
Polska służba zdrowia jaka jest, każdy widzi. Społeczeństwo od lat patrzy nieprzychylnym okiem na funkcjonowanie naszej opieki zdrowotnej, a kolejne rządy nie potrafią znaleźć sposobu na poprawę sytuacji. W tej sytuacji warto, tak jak to czynią lekarze, zacząć od postawienia diagnozy: jakie są największe problemy służby zdrowia w Polsce?
W badaniu CBOS Opinie o funkcjonowaniu opieki zdrowotnej z 2016 r. aż 74% respondentów wyraziło swoje niezadowolenie. To wynik o 6 punktów procentowych wyższy niż dwa lata wcześniej i o 10 punktów procentowych wyższy niż w badaniu z 2001 r.
Warto się jednak zastanowić, gdzie leży przyczyna takiego stanu rzeczy. W tym samym badaniu bowiem aż dwóch na trzech ankietowanych wypowiadało się pozytywnie na temat kompetencji lekarzy. Problem może więc mieć głębsze podłoże. Postanowiliśmy określić siedem grzechów głównych polskiej służby zdrowia.
I. Niskie wydatki na służbę zdrowia
W 2015 r. wydatki na ochronę zdrowia pochłonęły 6,3% PKB, z tego 4,5% stanowiły wydatki z budżetu państwa. O skali tego zjawiska niech świadczy raport OECD Health Statistic – Polska zajęła w nim 31 miejsce na 36 sklasyfikowanych państw, w tym 26 wśród krajów Unii Europejskiej (wyprzedziliśmy tylko Łotwę i Rumunię).
Blisko dwukrotnie więcej środków przeznacza się w Szwajcarii, Niemczech czy Szwecji. Nawet zadłużona po uszy Grecja i Korea Południowa, państwo z jednymi z najniższych wydatków rządowych w OECD, wyprzedzają nas w tym rankingu.

Dysproporcja ta jest jeszcze bardziej widoczna, jeśli weźmiemy pod uwagę wydatki per capita. W Polsce wyniosły one nieco ponad 1 250 euro, co nie jest nawet połową średniej wartości unijnej. Luksemburg, Szwajcaria czy Norwegia wydały na każdego obywatela znacznie ponad 4 500 euro. Wynik w okolicach 4 000 euro per capita osiągnęło sześć kolejnych krajów, m.in. Irlandia i Austria.
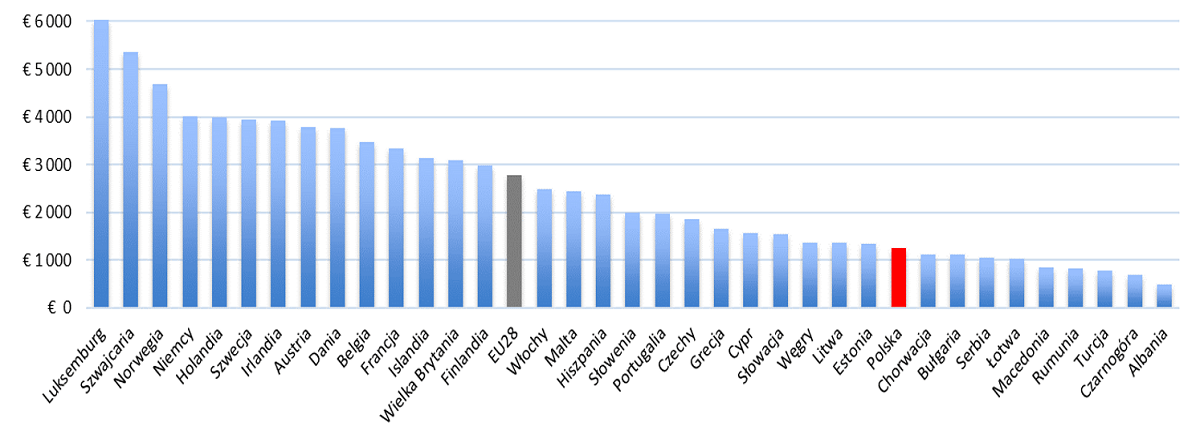
Pokazuje to, z jak wielkim problemem mamy do czynienia. Choć budżet NFZ systematycznie rośnie, to poziom przynajmniej średniej europejskiej wciąż jest dla nas nieosiągalny.
Szacuje się, że zbliżenie się do średniego poziomu w krajach OECD (ok. 10% PKB) wymagałoby zwiększenia wydatków gospodarstwa domowego na świadczenia medyczne o ok. 450 zł miesięcznie – w skali kraju dałoby to 60 mld zł.
II. Za duży koszyk świadczeń gwarantowanych
Niski poziom wydatków rządowych sam w sobie nie byłby tak dużym problemem, gdyby odpowiadał on rozmiarowi koszyka świadczeń. Ogromnym problemem Polski jest jednak utrzymująca się dysproporcja między tymi dwiema wartościami – czyli deficyt w ochronie zdrowia.
Deficyt ten oznacza, że nasze składki nie wystarczą na pokrycie usług, które państwo zdecydowało się nam oferować. Z jego istnienia zdajemy sobie jednak sprawę dopiero widząc efekty – wydłużające się kolejki w przychodniach, umawianie wizyt „po znajomości”, konieczność korzystania z prywatnej służby zdrowia przy poważniejszych zabiegach.
Trzeba też pamiętać, że przed leczeniem niezbędna jest diagnostyka (a na nią również trzeba czekać), co jeszcze bardziej wydłuża proces dochodzenia do zdrowia. Brak dostępu do diagnostyki ma również wpływ na koszty leczenia – nierzadko wczesne wykrycie choroby (np. onkologicznej lub kardiologicznej) pozwala taniej wyleczyć pacjenta. Cierpią na tym nie tylko pacjenci (z racji długiego oczekiwania), ale i cała gospodarka – pracodawcy nie mogą korzystać z pracowników, a sektor publiczny ponosi koszt wypłat z tytułu niesprawności i niezdolności do pracy.
Jedną z metod walki z deficytem w ochronie zdrowia może być wprowadzenie tzw. komplementarnych (czyli uzupełniających), dobrowolnych ubezpieczeń zdrowotnych, opłacanych z kieszeni pacjenta. Oznacza to ograniczenie koszyka świadczeń gwarantowanych do najbardziej podstawowych usług, a otwarcie pozostałej części rynku dla ubezpieczycieli oferujących ubezpieczenia dodatkowe. W ten sposób możemy samodzielnie zdecydować, z jak szerokiego zakresu usług medycznych chcemy korzystać w ramach płaconych składek. Przełoży się to nie tylko na efektywniejsze wykorzystanie środków prywatnych, ale też na skrócenie czasu oczekiwania na dostęp do świadczeń – zmniejszy się bowiem dysproporcja między wielkością koszyka świadczeń gwarantowanych a wpłacanymi składkami.
W obecnych warunkach pacjenci i tak pokrywają z własnej kieszeni znaczne wydatki (w ramach m.in. prywatnych wizyt czy abonamentów medyczne) na ochronę zdrowia. Wprowadzenie ubezpieczeń prywatnych pozwoliłoby na ich racjonalizację, co wynika z zasady solidarności występującej w ubezpieczeniach.
(Nie)dostępność świadczeń
Poważnym problemem jest również długość oczekiwania na świadczenia, zwłaszcza specjalistyczne. Jak wynika z raportu Barometru Watch Health Care, na przełomie lutego i marca 2017 r. Polacy w kolejce musieli czekać średnio 3 miesiące. Taki wynik utrzymuje się od końcówki 2014 r. Wśród 43 dziedzin medycyny trudno znaleźć taką, w której pacjenci nie napotkaliby na istotne ograniczenia w dostępie do teoretycznie gwarantowanych świadczeń. Średni czas oczekiwania na realizację świadczeń w poszczególnych dziedzinach przedstawia poniższy wykres.

Na szczycie listy nieodmiennie znajdują się ortopedia i traumatologia narządu ruchu oraz geriatria. Aż pięć dziedzin wymaga też ponad półrocznego oczekiwania. Warto również mieć na uwadze, że sytuacja chorych systematycznie się pogarsza. W stosunku do poprzedniego Barometru (dane za październik/listopad 2016 r.) tylko w czterech dziedzinach medycyny odnotowano poprawę dostępu do świadczeń (tj. skrócenie oczekiwania o więcej niż 0,5 miesiąca), pogorszenie natomiast – aż w dziesięciu. W przypadku geriatrii czas oczekiwania wydłużył się aż o dwa miesiące, a w przypadku chorób zakaźnych – o 1,7 miesiąca.
Jak już wspominaliśmy wcześniej, równie problematyczne jest dostęp do diagnostyki. Wyniki Barometru wskazują, że na początku 2017 r. średni czas oczekiwania na badanie diagnostyczne wyniósł 2,4 miesiąca, co jest nieznacznym pogorszeniem w stosunku do końcówki 2016 r. Najdłużej czeka się na artroskopię stawu biodrowego (20,5 miesiąca), ale i z innymi badaniami nie jest dużo lepiej: rezonans magnetyczny głowy i kręgosłupa to 8,5-miesięczne oczekiwanie (u dzieci – „zaledwie” 6,2 miesiąca), a EPS serca – 8,1 miesiąca.
Zarówno długi czas oczekiwania na badania i zabiegi, jak i utrzymywanie się negatywnych trendów jasno pokazują, że Ministerstwo Zdrowia nie radzi sobie z zarządzaniem polskim systemem opieki zdrowotnej. Choć w teorii mamy do czynienia ze świadczeniami gwarantowanymi, nierzadko musimy spędzić w kolejce nawet kilkanaście miesięcy.
III. Niedostatki w kadrze medycznej
Nie ulega wątpliwości, że jednym z głównych elementów systemu ochrony zdrowia są zasoby kadrowe – nie tylko liczba pielęgniarek, położnych czy lekarzy, ale także ich poziom wykształcenia oraz nowe kadry.
Jak wynika z raportu GUS Zdrowie i ochrona zdrowia w 2015 r., od dłuższego czasu mamy do czynienia ze starzeniem się kadry medycznej. Jeszcze w 2005 r. mieliśmy w Polsce 40 tysięcy lekarzy w wieku 55 lat i więcej, obecnie jest to ponad 60 tysięcy. Lekarzy w wieku 35-44 lat jest z kolei o blisko 10 tysięcy mniej. Podobne trendy zauważa się także wśród innych grup zawodowych: pielęgniarek i położnych.

GUS zauważa też – za raportem Najwyższej Izby Kontroli – że obecny sposób kształcenia kadr nie jest w stanie zapewnić odpowiedniej liczby specjalistów, mimo że limity miejsc i przyjęć na studia medyczne ulegają zwiększeniu. Co prawda w porównaniu do roku 2005 znacznie wzrosła liczba absolwentów pielęgniarstwa, jednak miało to związek z wejściem Polski do Unii Europejskiej i koniecznością zdobycia dodatkowych formalnych kwalifikacji przez pielęgniarki. Od 2011 r. mieliśmy jednak do czynienia z blisko trzydziestoprocentową tendencją zniżkową. Liczba absolwentów medycyny, stomatologii czy farmacji utrzymuje się z kolei na niemal niezmienionym poziomie, niewystarczającym do zapełnienia rynku młodą kadrą.
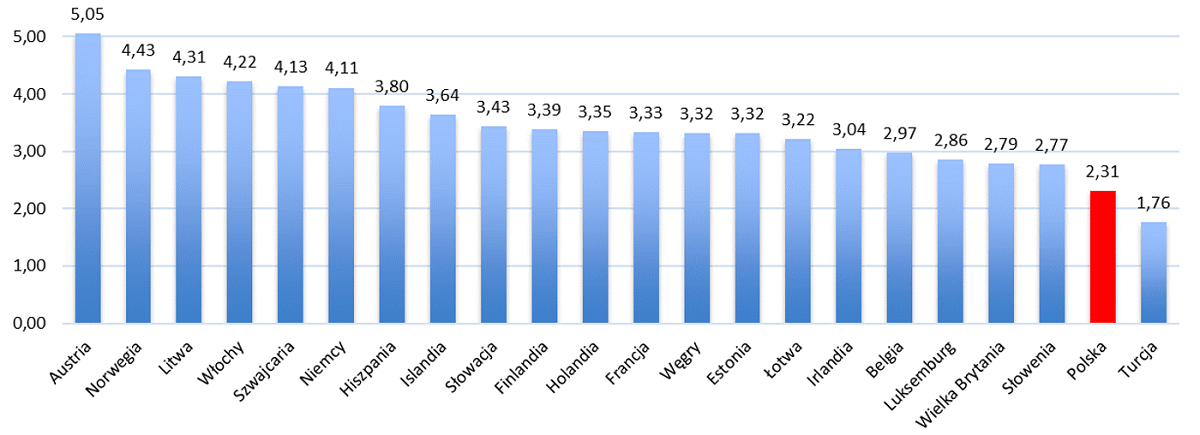
Jesteśmy daleko za resztą Europy, jeśli chodzi o dostępność personelu medycznego. Austria, Norwegia, a nawet Litwa mają ok. dwukrotnie więcej lekarzy przypadających na 1000 pacjentów, a Szwajcaria czy Norwegia – ponad trzykrotnie więcej pielęgniarek. W obu statystykach wyraźnie ustępujemy nawet naszym sąsiadom, a więc krajom w bardzo podobnej sytuacji ekonomicznej: Słowacji, Estonii czy Czechom.

Dodatkowym problemem jest skala migracji polskich kadr medycznych. Jeszcze przed wejściem Polski do Unii Europejskiej chęć wyjazdu za granicę deklarował co trzeci pracownik służby zdrowia, w tym co dziesiąty – definitywną. Do samej Wielkiej Brytanii tylko w latach 2004-2007 wyemigrowało ponad 1 600 lekarzy – to liczba, która statystycznie mogłaby obsłużyć pół Warszawy. To tylko pogłębia i tak już wyraźny deficyt personelu medycznego w naszym kraju.
IV. Zaniedbania w profilaktyce
W Polsce kuleje nie tylko leczenie, ale i profilaktyka zdrowotna. Wspomniane już wcześniej problemy – niski poziom dostępu do lekarzy, długie kolejki, reglamentacja nawet podstawowych świadczeń – powodują, że na wizytę umawiamy się niemal wyłącznie wtedy, gdy z naszym zdrowiem już coś się dzieje. Rzadkością są kontakty z lekarzem np. w celu uzyskania porady na temat racjonalnego odżywiania. Można więc powiedzieć, że w Polsce promuje się nie zdrowie, a jego naprawianie. Można to prześledzić choćby na przykładzie badań cytologicznych. Choć w latach 2006-2015 zanotowano pokaźny wzrost kobiet, które z nich skorzystały (z 12,7 do 42,11%), to już w 2016 r. wartość ta spadła o połowę.
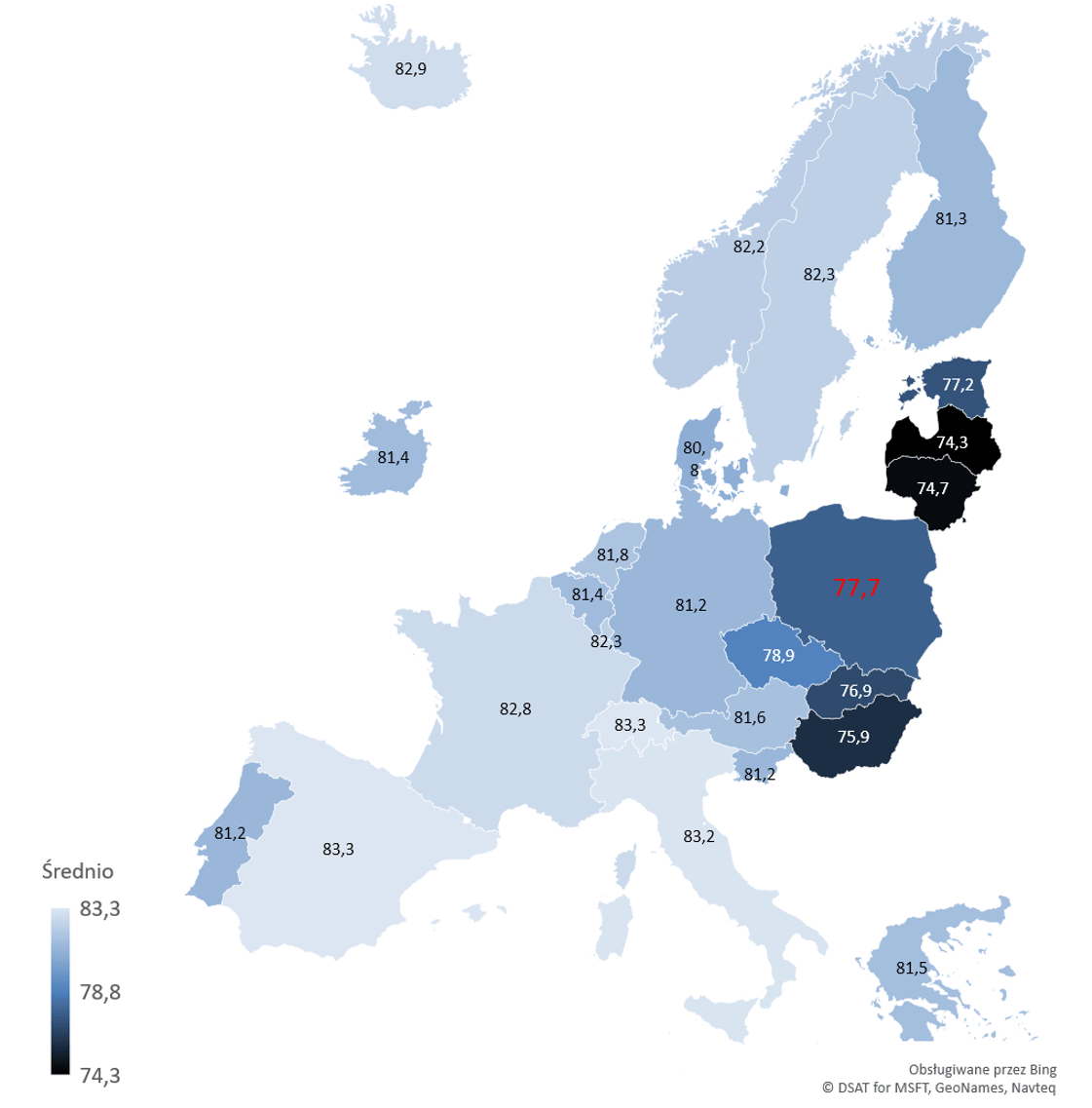
Nie może więc dziwić, że pod względem średniej długości życia bliżej nam do Litwy i Łotwy niż do Niemiec i Austrii. Polska wciąż znajduje się w grupie krajów, gdzie wartości te nie osiągają 80 lat – głównie za sprawą nadumieralności mężczyzn.
Korzyści płynące z profilaktyki są nie do przecenienia. Szacuje się, że w 2010 r. wydatki na leczenie nowotworów wyniosły w skali świata co najmniej 1,16 biliona dolarów (2% produktu światowego brutto), choć wartość ta nie uwzględnia kosztów długoterminowych, np. kosztów opieki. Dzięki wdrożeniu programów profilaktycznych można byłoby zapobiec nawet połowie zgonów – do 3,7 miliona rocznie – oszczędzając przy tym 100-200 miliardów dolarów.
Warto też zwrócić uwagę na długoterminowe efekty profilaktyki. Szacuje się, że podjęcie odpowiednich działań w kwestii prewencji urodzeń wcześniaczych skutkowałoby nie tylko zmniejszeniem ich liczby, ale też wyraźnymi oszczędnościami wydatków na leczenie medyczne i pozamedyczne noworodków – nawet do 3,8 mld zł w skali roku. Jak informuje czasopismo „Home & Market”, odpowiednia dieta ciężarnych kobiet mogłaby zapobiec blisko 1 400 porodów wcześniaczych rocznie. Zważywszy, że koszt leczenia jednego wcześniaka to ok. 17 tys. zł, tylko to jedno działanie dałoby 24 mln zł oszczędności. O korzyściach pozafinansowych wynikających ze zdrowo urodzonego dziecka nie trzeba nawet wspominać.
V. Zbyt dużo nieefektywnie zarządzanych szpitali
O ile Polska boryka się z deficytem lekarzy i pielęgniarek, o tyle szpitali w kraju mamy – paradoksalnie – zdecydowanie zbyt dużo. W 2013 r. na milion mieszkańców przypadało aż 26 placówek – dwukrotnie więcej niż w Szwajcarii czy Stanach Zjednoczonych i ponad czterokrotnie więcej niż w Holandii. O tym, jak niekorzystnie wpływa to na polski system zdrowotny, mówi Andrzej Mądrala, wiceprezydent Konfederacji Pracowników Polskich:
Sieć budowano lata temu, gdy obowiązywała tzw. reguła furmanki. W praktyce oznaczała ona, że do najbliższego szpitala nie powinno być większego dystansu niż taki, który w kilka godzin pokonać mogła zaprzężona w konie karetka lub furmanka. I dlatego w Polsce – mamy szpitali siedemset. Sto lat temu to miało sens, ale dziś?

Nadpodaż szpitali powoduje, że trudno o dostateczne wykorzystanie sal. Szczególnie mocno odczuwają to szpitale powiatowe, postawione przed swoistym dylematem: cięcia kosztów i korzystania z przestarzałych technologii albo poczynienia inwestycji i generowania strat, ponieważ nowoczesny sprzęt nie będzie w pełni wykorzystany.
Coraz częściej sugeruje się więc, by szpitale budować na bazie regionu, a nie pojedynczego powiatu. W ten sposób zmaleje liczba nierentownych jednostek, które obecnie funkcjonują głównie dzięki parasolowi ochronnemu rozpostartemu przez polityków. Nie można bowiem zapominać, że jednostki służby zdrowia często stanowią jednego z największych pracodawców w powiecie. Utrzymywanie szpitali, nawet zadłużonych, jest więc w interesie lokalnych władz.
Warto jednak wspomnieć, że za naszą zachodnią granicą w ciągu ostatnich dwudziestu lat zamknięto co piąty szpital – właśnie dlatego, że były to jednostki nierentowne. Jak bardzo niemiecka służba zdrowia przewyższa naszą, można już łatwo wywnioskować z prezentowanych wcześniej wykresów.
VI. Zaniedbana opieka ambulatoryjna
Zbyt duża liczba szpitali przekłada się również na inne problemy. Rozbudowa placówek odbywa się kosztem zaniedbania opieki ambulatoryjnej, która powinna stanowić podstawę systemu zdrowotnego. Robert Mołdach, ekspert Pracodawców RP, twierdzi, że w Polsce łatwiej kierować się do szpitala niż do lekarza rodzinnego. Placówki szpitalne przejęły funkcję lekarzy pierwszego kontaktu, a w szczególności lekarzy pediatrów. Tyle że liczba przyjęć ograniczona jest limitami NFZ – choć mamy jedną z najwyższych statystyk łóżek szpitalnych w przeliczeniu na 1 000 mieszkańców, brak pieniędzy z państwowej kasy oznacza brak kolejnych wizyt.
W krajach takich jak Holandia czy Dania podstawowym szczeblem opieki zdrowotnej jest lekarz pierwszego kontaktu. Szpitale są dopiero na samym końcu łańcucha, za lekarzami specjalistami. W Polsce kolejność ta jest odwrócona.
VII. Ochrona zdrowia nie jest priorytetem państwa
Eksperci uważają również, że w dyskusji o państwowej służbie zdrowia więcej jest politycznych przepychanek niż faktycznych działań. Stanisław Maćkowiak, prezes Federacji Pacjentów Polskich, przyznał w wywiadzie dla radiowej Trójki:
Są pewne grupy w służbie zdrowia, które będą robiły wszystko, żeby nie stracić interesów z których korzystają. (…) Na dzień dzisiejszy pacjent w systemie ochrony zdrowia czuje się źle.
Wtóruje mu ekspert Aleksandra Gielewska:
U nas w Polsce wszystkie zmiany w służbie zdrowia dzieją się skokowo. Zaczynamy coś reformować, później następuje kryzys poreorganizacyjny, a następnie przychodzi nowa ekipa i zaczynamy zmierzać w odwrotnym kierunku. Interes polityczny często przeważa nad interesem ludzi chorych (…)Nie ma szansy, żeby jakakolwiek partia napisała projekt i wciela go w życie, a potem żeby następca to kontynuował.
Od lat składki zdrowotne utrzymuje się na poziomie niższym niż wymagany do zaspokojenia potrzeb społeczeństwa. Zamiast tego promuje się redukcję nakładów budżetowych i politykę „optymalizacji”.
Raport „Polityki Insight” Wybory zdrowotne 2015 wskazuje na kilka innych kluczowych kwestii polskiego systemu. Przede wszystkim za zarządzanie ochroną zdrowia odpowiadają lekarze (co jest specyficzne dla nowych krajów Unii, ale raczej niespotykane w starych), a nie politycy z przygotowaniem ekonomicznym lub prawniczym.
Po transformacji ustrojowej w 1989 r. tylko trzech ministrów zdrowia nie było lekarzami. Do tego warto dodać słabą pozycję tych ministrów w rządzie. Poza Jerzym Hausnerem żaden minister zdrowia nie pełnił funkcji wicepremiera, a często nie przynależał nawet do żadnej liczącej się na scenie partii.
Dodatkowym problemem jest zjawisko tzw. Polski resortowej – ministrowie skupieni są wyłącznie na własnych obszarach, w związku z tym trudno o międzyresortową koordynację, która jest filarem dobrze funkcjonującej służby zdrowia w krajach członkowskich UE. Prowadzi to do konfliktów interesów, np. w kwestii reklamowania używek, gdzie kwestie zdrowotne często spycha się na drugi plan.
Jako propozycje zmian przedstawia się m.in. przywrócenie zespołu ds. reformy ochrony zdrowia, którego celem miałoby być zainicjowanie społecznej dyskusji o kierunku zmian. Istotne jest jednak, by członkowie tego zespołu – podobnie jak inne osoby odpowiedzialne za funkcjonowanie służby zdrowia – nie byli wybierani według klucza partyjnego, a według kompetencji. Przy dodatkowej koordynacji międzyresortowej pozwoli to na efektywniejsze zarządzanie służbą zdrowia i wypracowanie kompromisu sprzyjającego szeroko rozumianej polityce społecznej.
Podsumowanie
Polska służba zdrowia bez wątpienia nie jest pozbawiona wad. Cierpimy na tym wszyscy: zmagając się z czekaniem w trwających miesiącami kolejkach czy wybierając prywatne leczenie, choć płacimy niemałe składki. Przyczyn należy upatrywać w niefunkcjonalnym systemie. W Polsce mamy niedobór kadry medycznej przy jednoczesnej nadpodaży szpitali, a wydatki budżetowe nie są w stanie pokryć zapotrzebowania na nadmiernie rozrośnięty koszyk świadczeń gwarantowanych. Wiele do życzenia pozostawia też profilaktyka – zamiast zapobiegania, nacisk kładzie się na leczenie.
Wszystko to powiązane jest z brakiem umiejętnie prowadzonej polityki zdrowotnej, angażującej różne resorty. Polski rząd od lat traktuje służbę zdrowia głównie jako narzędzie polityczne, a nie jako filar sprawnie funkcjonującego i – nomen omen – zdrowego państwa.
Nic dziwnego, że od 2001 r. Polacy są negatywnie nastawieni do polskiego systemu opieki zdrowotnej.
Polska służba zdrowia jest negatywnie oceniana przez społeczeństwo.
Znajdujemy się w ogonie rankingu OECD pod względem wydatków na ochronę zdrowia.
W Polsce mamy do czynienia z deficytem w ochronie zdrowia – rozbieżnością między poziomem wydatków rządowych a rozmiarem koszyka świadczeń gwarantowanych.
Na realizację świadczeń gwarantowanych trzeba czekać średnio 3 miesiące.
W Polsce brakuje młodych pracowników służby zdrowia – obserwujemy postępujące starzenie się kadr.
Szpitale w Polsce przejęły funkcję placówek pierwszego kontaktu, choć w wielu przypadkach generują pokaźne straty.
Polsce brakuje konsekwentnej, skoordynowanej, międzyresortowej polityki zdrowotnej.
Źródła:
Opinie o funkcjonowaniu
opieki zdrowotnej – komunikat z badań CBOS, 2016 r.
Barometr WHC – Raport na temat zmian w dostępności
do gwarantowanych świadczeń zdrowotnych w Polsce, 2017 r.
Zdrowie i ochrona zdrowia w 2015 roku – dane GUS, 2017 r.















Dodaj komentarz
8 komentarzy do "7 grzechów głównych polskiej służby zdrowia"
Niskie publiczne wydatki na służbę zdrowia wynikają z niskiego poziomu PKB. Porównywanie się ze Szwajcarią i Luksemburgiem nie ma większego sensu.
Państwa bogate mogą większy % PKB wydawać na SZ.
Moglibyśmy prosić o rozwinięcie myśli z powyższego komentarza 🙂 Nie jesteśmy pewni czy właściwie go zrozumieliśmy 🙂
Niedofinansowanie, to jedno, niska płaca pielęgniarek, to drugie, ale jakość opieki nad chorymi sprawowana przez pielęgniarki nie powinna na tym cierpieć – o to tu chodzi… Częste wypowiedzi pielęgniarek typu „Tak pracuję, jak mi płącą” po prostu nie powinny mieć miejsca – jeszcze raz powtórzę – pielęgnirka nie pracuje, to jest POSŁUGA, i wcale nie czyni to z niej posługaczki, a pacjentem ma się opiekować z pełnym oddaniem…
Owszem ma sens. Nowoczesny sprzet jakiego potrzebuja dzis lekarze to nie sa rzeczy produkowane w pobliskim zakladzie, Te nowoczesne, kupowane sa po cenach obowiazujacych na swiecie, wiekszosc lekow, lub ich skladnikow tez
Mirażem jest zwiększenie funduszy bo PKB niski i pewnie jeszcze długo nie będzie wystarczająco dużo pieniędzy dla zaspokojenia potrzeb. Dodatkowe ubezpieczenia na zaspokojenie potrzeb związanych z opieką ambulatoryjną istnieją w dużych miastach po postacią różnych Lux_Med, Medicover itp. Natomiast racjonalna likwidacja zbędnych oddziałów szpitalnych zgodnie z zapotrzebowaniem na łóżka opracowanym dla regionów za czasów ekipy PO, międzyresortowych zespół ds reformy, przeniesienie ciężaru diagnostyki i leczenia na efektywna opiekę ambulatoryjną daje szansę na racjonalne wydawanie tych malych pieniędzy które mamy. No i oczywiście profilaktyka…. szczepienia, edukacja prozdrowotna w szkole, promowanie NGO służących działaniom profilaktycznych _prozdrowotnym , ale także łatwy dostęp do programów profilaktycznych związanych z zachorowaniami cywilizacyjnym, uwarunkowanymi genetycznie czy też związanymi z wiekiem. W całym tym rozgardiaszu związanym ze służba zdrowia zapominamy w ogólnej kalkulacji o kosztach wynikających z przedłużającej się niepełnosprawności związanej z chorobą jak zwolnienia lekarskie, renty , zasiłki chorobowe ale także leczenie powikłań chorób przy zbyt późnym podejmowaniu leczenia. Te aspekty rzadko są poruszane przy ocenie całościowego rachunku ekonomicznego.
Jedynym lekarstwem jest likwidacja prywatnej służby zdrowia i kontrolowanie cen leków .
Szpitale nie mogą być traktowane jak fabryka mebli…nie można zarabiać na ludzkim zdrowiu. .
Brak kontroli wydawanych pieniędzy na służbę zdrowia..
Często pieniądze nie trafiają na leczenie lecz na inwestycje prywatnych osób. .
Konstytucja gwarantuje ochronę zdrowia i równy dostęp do usług medycznych dotychczas kolejne rządy i politycy łamią konstytucję. .
Najgorszy w tym wszystkim jest nfz który okrada sam siebie.Przyklad mojego pobytu w szpitalu który trwał 7 dni w 1 dzień zrobiono mi badania pozostałe dni nic nawet ciśnienia nikt nie zmierzył.Ktos na to złodziejstwo jawnie przyzwala ,a puzniej mówią ze pieniędzy na leczenie brakuje.Moze gdyby lekarze mieli płacone od wyleczonego pacjenta ,a nie za leczenie go bylo by inaczej.
Niedofinansowanie, to jedno, ale zmiana w podejściu do pacjenta, to katastrofa. Tak! Posługa pielęgniarska jest może i mało płatna, ale to nie jest praca !!! Żołnierz służy swemu narodowi i broni go przed agresją – to jest służba!!! Wyobraźcie sobie, że żołnierz ukraińskie przestaje bronić ojczyzny, bo mu za mało płacą, lunb broni jej tak, jak mu płacą… Tak w tej chwili postępuje większość pielęgniarek.. Nie poda basenu, „bo go trzeba później odkażać” (Pielęgniarka z ZOL UCK w Gdańsku); „Przecież pacjent ma założony pampers” (pielęgniarka z neurohirurgii UCK) itp. Wiele mogę zrozumieć, ale gdyby sopawacz spawał w taki sposób – wyleciał by na zbity pysk…